
Пишува: Катерина Шекеровска-Димовска/katerina@panacea.mk
Деца од дијабетични мајки, кои се раѓаат крупни, мали деца за својата гестациска возраст, кои немаат доволно резерви на гликоген, децата со тешки инфекции при раѓањето, деца коишто се гушеле односно имале асфиксија при раѓање… – се дел од ризик факторите кои може да доведат до хипогликемија, односно низок шеќер во крвта кај децата. Кои се симптомите, етиологијата и третманот на оваа состојба, која во најлош случај може да доведе и до тешко оштетување на мозокот кај децата, поразговаравме со проф. д-р Марина Крстевска – Константинова, педијатар-ендокринолог.

Што претставува хипогликемија кај децата?
Проф. д-р Крстевска-Константинова: Хипогликемијата претставува, наједноставно кажано, низок шеќер во крвта кај децата. Вредноста, според која се водат лекарите, а добро е и родителите да ја знаат, е вредност под 3 mmol/l. Тоа значи дека детето има хипогликемија.
Кои се симптомите, како да препознаеме кога станува збор за хипогликемија?
Проф. д-р Крстевска-Константинова: Симптомите произлегуваат од тоа што мозокот нема доволно гликоза за да функционира. Мозокот може да функционира без гликоза само 2-3 минути и веднаш се вклучуваат механизмите за компензација. Првиот компензаторен механизам е да се повлечат резервите од црниот дроб во смисла на гликогенот, со гликогенолиза, односно се ослободува шеќер што служи за исхрана на мозокот. Исто така, вториот механизам се вклучува кога кетоните, односно продуктите што се ослободуваат од црниот дроб, кога ќе се потрошат, се вклучува масното ткиво. Масното ткиво, исто така, лачи глицерол и слободни масни киселини коишто го исхрануваат срцевиот мускул за да не престане со работа, иако тие можат да произведуваат некои продукти коишто можат, исто така, да му помогнат и на мозокот да функционира, но не се толку ефикасни колку црниот дроб.
 Која е разликата помеѓу манифестацијата на хипогликемија кај новороденчиња и кај постари деца?
Која е разликата помеѓу манифестацијата на хипогликемија кај новороденчиња и кај постари деца?
Проф. д-р Крстевска-Константинова: Кај новородените деца симптомите се неспецифични. Она што е битно се однесува на првите 48 часа… Имено, најновите студии покажуваат дека кога детето ќе се роди од една интраутерина средина во ескстраутерина средина, нормално е да има малку пониски вредности на шеќерот во крвта. И тука се поставува прашањето дали тоа дете да го лекуваме со гликоза или да не го лекуваме. Затоа што после тие два дена односно 48 часа, вредностите на гликемијата, на шеќерот се покачуваат и детето нормално се развива и функционира.
Сега, прашањето е: дали ако имаме сериозна епизода на хипогликемија, значи под 2,8 mmol/l, дали тогаш треба да се интервенира веднаш? Една епизода на хипогликемија не го оштетува мозокот, но доколку е пролонгирана и трае подолго време доаѓа до тешко оштетување на мозокот. Па доаѓаме до прашањето дали после 48 часа ќе продолжи таа хипогликемија, дали ќе се јавува повторно или нема да се јавува. Ако се јавува повторно, тогаш имаме обврска понатаму да го испитуваме детето. Не смееме да го отпуштиме од родилиште или од неонатолошко одделение дома во таква состојба, туку мора да правиме повеќекратни мерења на гликозата во крвта затоа што едно мерење не е доволно. Треба да се прават повеќекратни мерења за да видиме дали тоа дете можеме да го отпуштиме или не. И тогаш правиме тест на гладување. Го оставаме детето без храна 6-8 часа, ако се одржува гликемијата над 3 до 3,3 mmol/l, тогаш слободно може да го пуштиме детето да оди дома. Но ако не се одржува и детето повторно добива гликемија, обврзани сме да бараме причина, односно да поставиме дијагноза и евентуално да направиме генетско тестирање, или пак, да бараме друга етиологија. Станува збор за многу комплексен процес и има многу дијагнози, така што испитувањата се технички многу захтевни.

Дел од ризик факторите за појава на хипогликемија е, секако, семејната историја на дијабетес, мајка дијабетичар… Кои се останатите фактори?
Проф. д-р Крстевска-Константинова: Ризик фактори за новородени се деца од дијабетични мајки, кои се раѓаат крупни, исто како и мали деца за својата гестациска возраст, кои немаат доволно резерви на гликоген. Тука би ги споменала и децата кои имаат тешки инфекции при раѓањето, дали ги добиле за време на раѓањето, пред или после, значи сепса и разни други тешки инфекции, потоа деца коишто се гушеле односно имале асфиксија при раѓање… Овие ризик фактори треба секогаш да ги земаме предвид и да извршиме повеќекратно мерење на гликемијата во крвта.
Што друго е битно кога станува збор за етиологијата?
Проф. д-р Крстевска-Константинова: Во однос на етиологијата, многу малку се мисли на ендокринолошка причина, односно на недостатокот на хормонот за раст. Ако имаме недостаток на хормонот за раст имаме тешки хипогликемии – децата од мајката добиваат хормон за раст и затоа се раѓаат со нормална тежина и големина, но заради метаболичките дејства на хормонот за раст тие развиваат тешки хипогликемии, но терапијата, ако се дијагностицира на време, е многу едноставна. Се дава хормон за раст.
-
ПАНКРЕАСОТ Е МНОГУ ВАЖЕН ОРГАН – Се состои од два дела, едниот лачи ензими за да се вари храната, а другиот содржи бета клетки на панкреас коишто лачат инсулин. Тие бета клетки на панкреас може да не функционират, односно да престанат да функционираат, а кога ќе престанат, тогаш се развива дијабет тип 1. Од друга страна, пак, ако панкреасот работи премногу, тогаш имаме друг проблем и треба или оперативно да се отстрани дел од панкреасот или да се направи соодветна терапија. Во секој случај, панкреасот е многу важен орган“, вели проф. д-р Крстевска – Константинова
Исто така, имаме кондиции кои се лекуваат, а се викаат хиперинсулинемиски хипогликемии, каде што имаме генетски дефекти во секреција на инсулин, гликоген и на метаболизмот на гликоза. Тука вреди генетско тестирање и, исто така, имаме терапија за тоа, единствено што треба е адекватна дијагноза.
Имаме технички пречки во поставување на дијагнозата затоа што многу од метаболитите, особено за метаболните болести, коишто се јавуваат, исто така, и се во огромен број, ги немаме сите супстрати и лабораториски анализи за да ги докажеме, така што некои деца мора да ги праќаме во странство за да го земат тој критичен примерок, кога детето има хипогликемија, за да ја докажеме вистинската дијагноза.
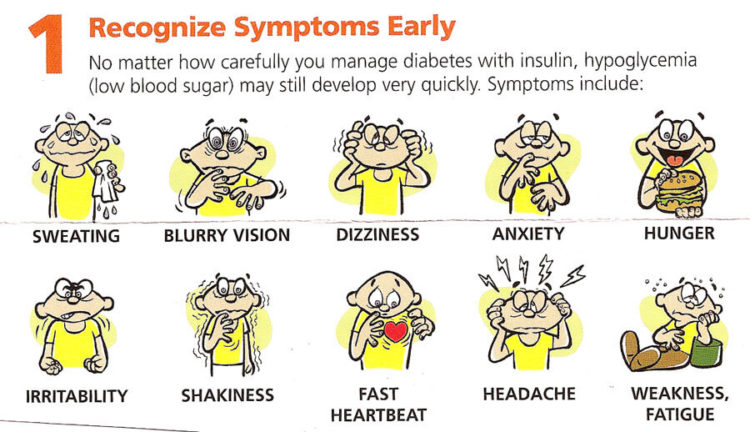
Сосема за крај, имате ли некаква порака до родителите?
Проф. д-р Крстевска-Константинова: Да, би сакала да ги едуцирам малку родителите, а и поголемите деца. Кога ќе се чувствуваат уморно, омалаксано, кога почесто ќе чувствуваат глад или кога почесто ќе им се лоши, секогаш да направат еден тест за шеќер во крвта. Но би им препорачала тоа да не го прават во домашни услови со апаратчиња за мерење шеќер коишто некои пациенти со дијабет тип 2 ги имаат дома, затоа што најадекватна и најточна е лабораториската анализа.



















