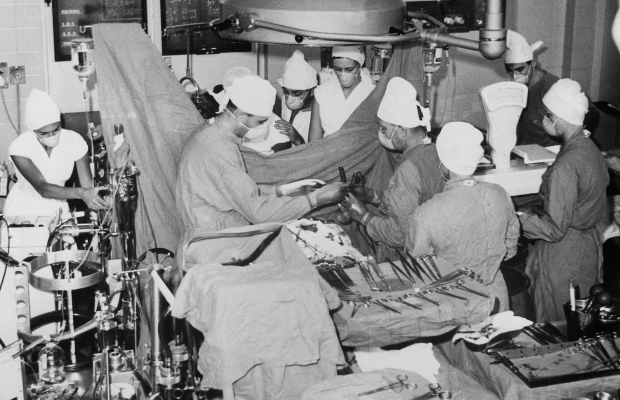
Првата трансплантација на бубрег била направена на 17 јуни 1950 година во Мери Хоспитал (MARY HOSPITAL) – Eвергрин Парк, Илионис во САД, врз 44 годишната Рут Такер која боледувала од полициклична болест на бубрезите. Иако пресадениот бубрег бил одбиен поради непостоењето на имуно-супресивната терапија во тоа време и ниското ниво на ефективни лекови за полесно прифаќање на бубрегот, останатиот заболениот бубрег на Такер продолжил нормално да си ја извршува својата функција и таа живеела уште 5 години по направената неуспешна трансплантација. Таа починала од болест која немала никаква поврзаност со бубрезите.
Во 1954 година во Бостон и Париз биле извршени успешни трансплантации на бубрези. Трансплантацијата направена во Бостон била извршена врз идентични близнаци со цел да се отстрани можноста за било каква имунолошка реакција. Во Велика Британија за прв пат била извршена трансплантација на бубрег во 1960 година во Единбург, од страна на Мајкл Вудраф кој ја направил првата трансплантација на бубрег кај идентични близнаци.

Трансплантација на бубрег од починат донор за прв пат била направена во 1964 година.
Благодарение на едноставноста на типот на ткивото и лесниот начин на земање на бубрегот од донорот и пресадување кај примателот (без разлика дали е од жив или починат донор) го прави пресадувањето на бубрег една од наједноставните и најлесните трансплантации на човечки органи која се практикува уште од 1940 година.
Типот на ткивото, т.е. компатибилноста на бубрегот од дарителот и бубрегот на примателот е најважниот елемент за една операција да биде успешна. Во 1954 година во Бридхем Хоспитал, д-р Џозеф Е. Мари и д-р Џ.Хартвел Харисон ја направиле првата успешна ренална трансплантација врз генетски идентичен пациент со дарителот.
Благодарение на успешната операција д-р Мари во 1990 година ја добил Нобеловата награда за Медицина.
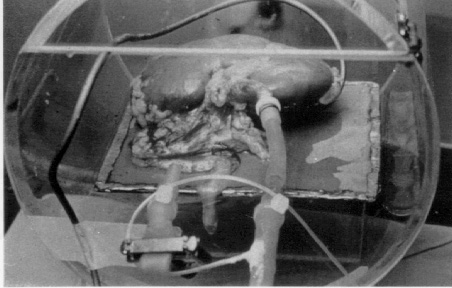 Најголемата пречка при трансплантацијата на органи помеѓу генетски не-идентични пациенти се наоѓа во имуниот систем на примателот, кој го третира пресадениот бубрег како туѓо тело и како последица на тоа веднаш го отфрла. Поради тоа неопходно е постоењето на лекови кои ќе го потиснат имунолошкиот систем. Меѓутоа потиснувањето на сопствениот имунолошки систем доведува до намалување на имунитетот кај индивидуата и постои голем ризик од инфекции, појава на рак (посебно на рак на кожата) како и на голем број на други несакани ефекти од имуно-супресивните лекови. Основните имуно-супресивни режими се базираат врз преднисолинот и кортикостероидот.
Најголемата пречка при трансплантацијата на органи помеѓу генетски не-идентични пациенти се наоѓа во имуниот систем на примателот, кој го третира пресадениот бубрег како туѓо тело и како последица на тоа веднаш го отфрла. Поради тоа неопходно е постоењето на лекови кои ќе го потиснат имунолошкиот систем. Меѓутоа потиснувањето на сопствениот имунолошки систем доведува до намалување на имунитетот кај индивидуата и постои голем ризик од инфекции, појава на рак (посебно на рак на кожата) како и на голем број на други несакани ефекти од имуно-супресивните лекови. Основните имуно-супресивни режими се базираат врз преднисолинот и кортикостероидот.



















