
 Пишува проф. д-р Милчо Пановски, абдоминален хирург
Пишува проф. д-р Милчо Пановски, абдоминален хирург
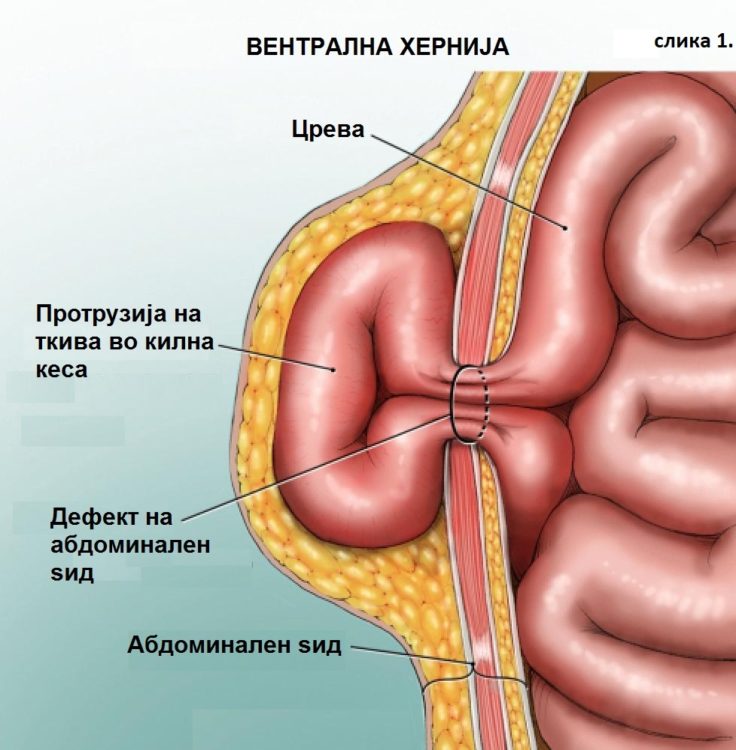
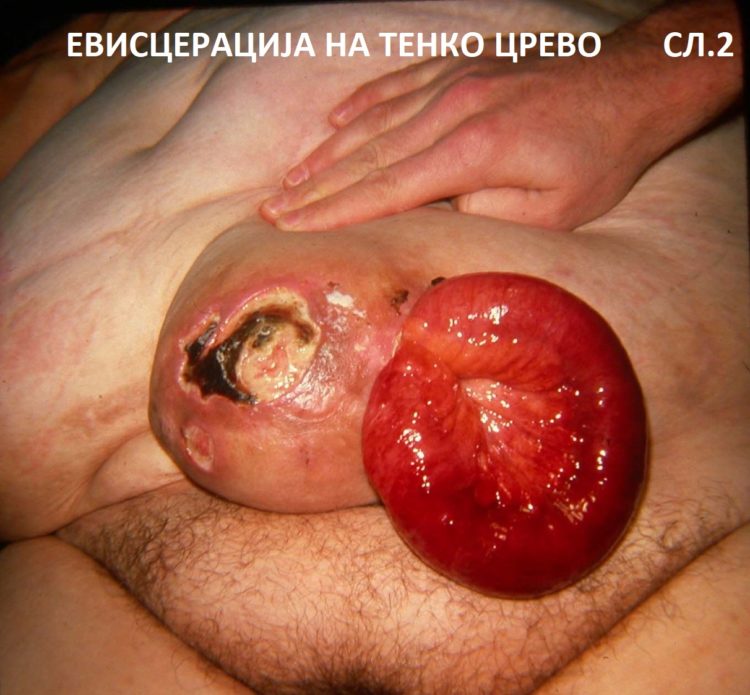
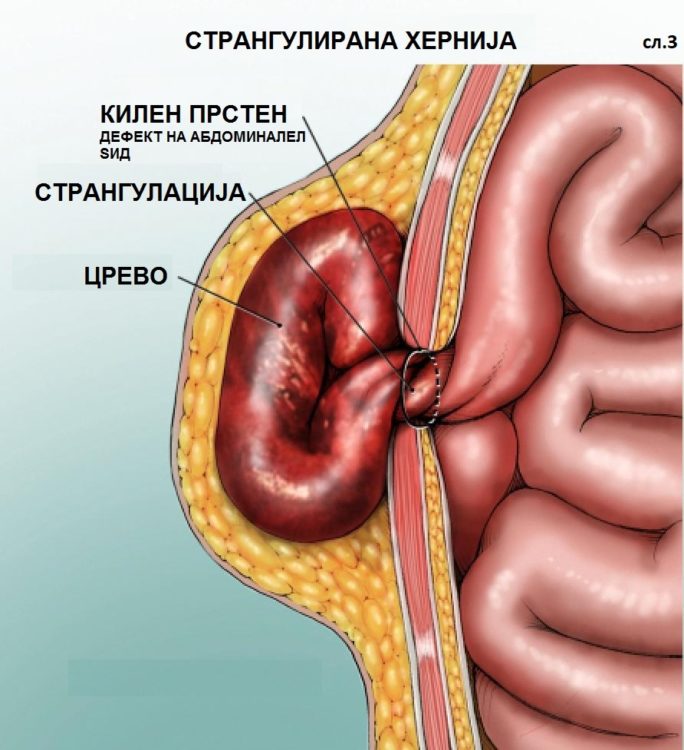
Вентралните хернии се околу 25 отсто од сите хернии на абдоминалниот ѕид. Се јавуваат на природните слаби места (папок, епигастрична линија, Спигелова линија) или на ослабени места после операција (инцизиона). Низ овие места преперитонеаалното масно ткиво и/или интраабоминалните органи излегуваат во поткожата обвиени се перитонеална кеса. (слика 1). Се манифестираат со оток на типично место или болка. Откако ќе се појават тие остануваат и се зголемуваат, не можат спонтано да исчезнат. Прашања на време е само кога ке се појави некоја компликација, било поради големина (сл. 2) или вклештување (сл.3).
Сегашните ставови во однос на вентралните хернии е дека треба хируршки да се поправат, затоа што само така се овозможува трајно решавање на истите, под услов општата состојба на пациенот да дозволува безбедна анестезија и операција. Поправката мора да биде направена без тензија, а употребата на протеза претставува златен стандард. Во моментот нема една хируршка процедура адекватна за сите поединечни случаи на пациенти со вентрална хернија. Изборот на процедурата зависи од локалниот наод, присuтните компликации и општата состојба на пациентот и неговите придружни заболувања.
Лапароскопската поправка е метода која ги исполнува условите за без тензиона поправка со јасно докажани предности:
- Помала пост оперативна болка
- Пократок престој во болница
- Побрзо вракање на нормалните активности
- Помалку инфекција на рана
- Намалени вкупни трошоци на лекување, како резултат на намалено отсуство од работа и побрзото враќање на целосните активности
Како слабости се уочени :
- во периодот на едукација поголема можност за несакани интестинални повреди
- зголемени трошоци (интраоперативно)
Лапароскопската поправка се изведува со мали инцизии од 1-2 см за поставување на трокарите. По воспоставување на пнеумоперитонеумот, со Верешова игла воведена во близина под левиот ребрен лак, се влегува со оптички трокар (5-11 мм) во абдоменетот. Потоа под контрола на око се поставуваат еден трокар од 12 мм и друг од 5 мм. По потреба се поставува дополнителен трокар од 5 мм. По експлорацијата се прави адхезиолоза, односно се ослободуваат прилепените црева со абдоминалниот ѕид. Следи ослободување на перитонеумот и преперитонеалното масно ткиво за да се овозможи диретно поставување на протезата врз абдоминалните мускули, апонеурози и фасции. Многу често по отстранувањето на преперитонеалното масно ткиво се откриваат окултни (скриени) хернии кои предоперативно не се уочени. Во поедини случаи прстенот (отворот) на хернијата се пришива. Следи поставување на протезата, која треба да овозможи препокривање на абдоминалниот ѕид од најмалку 5 цм од рабовите на хернијата. Протезата се фиксира со трансфасцијални шевовии со такери.
Протезата е специјално изработена (т.н композитна мрежа) за интраперитонеално поставување (позната како IPOM). Предната страна на протезата овозможува брзо враснување во абдоминалниот ѕид, а внатрешната спречува адхезии меѓу протезата и абдоминалните органи. Местата на поставените троакари се пришиваат (( ≥10 мм). Пациентите истиот ден започнуваат со внес на течности преку уста, а болницата ја напуштата првиот или вториот постоперативен ден.
Со тоа што на пациентите со вентрални хернии им се дава опцијата за лапароскопска поправка (херниопластика), се овозможува голем дел од нив да имаат подобар исход од лекувањето.
Се разбира дека пациентите треба да бидат информирани за сите аспекти на можностите за поправка на вентралните хернии и за нивото на експертизата на хирургот.



















