Пишува: Проф. д-р Милчо Пановски,
абдоминален хирург
Препонските хернии се најчестите хернии на абдоминалниот ѕид. Ги сочинуваат 75 отсто од сите хернии, со ризик од нивна појава во текот на животот од 27 отсто кај мажите и 3 отсто кај жените. Во препонските хернии спаѓаат ингвиналните (индиректна и директна) и феморалната. Ингвиналните хернии се најчести. Интересно е дека кај 10 отсто од жените и 50 отсто од мажите кои имаат феморална хернија, ингвинална хернија или веќе настанала или ќе настане. Ингвиналните хернии можат да бидат наследни или стекнати. Наследните хернии може клинички да не се манифестираат во текот на животот. Сегашните ставови во однос на симптоматските хернии е дека истите треба хируршки да се поправат, затоа што само така се овозможува трајно решавање на истите, под услов општата состојба на пациенот да дозволува безбедна анестезија и операција. Поправка на овие хернии е една од најчестите хируршки процедури извршени во светот. Во моментот нема една хируршка процедура адекватна за сите поединечни случаи на пациенти со препонска хернија. Изборот на процедурата зависи од локалниот наод, присутните компликации и општата состојба на пациентот и неговите придружни заболувања. Сепак, согласно медицината базирана на податоци, поравката на хернијата мора да се направи без присутна тензија меѓу пришиените мускули, фасции и апонеурози. Поправката без тензија овозможува долготрајно излекување со прифатлива можност на повторување (рецидив) од еден до два отсто и за инфекција ≤1%. Во моментот како стандардни процедури кои ги исполнуваат овие критериуми се поправката без протеза по методата на Шулдајс, и поправките со користење на протеза (во форма на мрежа) преку отворен пристап по метода на Лихтенштај и лапароскопската поправка преку транс абдоминален (ТАРР) или екстра перитонеален (ТЕР) пристап. Методата на Лихтенштај сѐ уште преставува стандард според кој се споредуваат другите методи.
Основни разлики во технички смисла помеѓу поправката по Лихтенштај и лапароскопската поправка се:
- Лихтенштај процедурата може да се направи под локална, регионална и општа анестезија, додека лапароскопката поправка (ТАРР) само под општа анестезија, а ТЕР може и со регионална анестезија
- Инцизијата на кожата, поткожата и апонеуроза иснесува од 6-10 см (од една страна) кај Лихтенштај, додека кај лапароскопската поправка 3-4 см (независно дали е еднострана или двострана поправка)
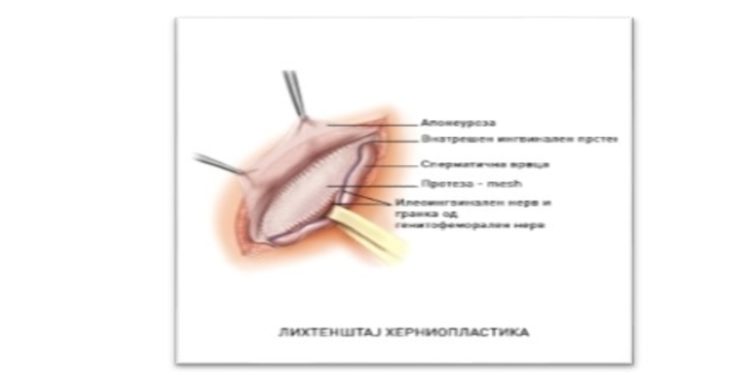
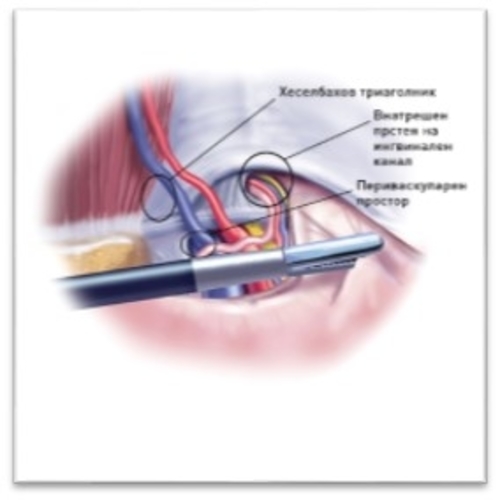
- Протезата кај Лихтенштај процедурата се поставува врз задниот ѕид, од предна страна на ингвиналниот канал и се фиксира со продолжен и поединечени шевови. Протезата е помала и ги прекрива само слабите места на ингвиналниот канал, а не превенира феморална хернија. Протезта кај лапароскопската поправка се поставува во преперитонеалниот простор врз задната страна на абдоминалниот ѕид и на ингвиналниот канал, (врз трасверзалната фасција, мускулите и Куперовиот лигамент). Протезата е поголема (стандардно 15х12 см) и ги покрива од внатрешна страна сите слаби места за појава на препонските хернии (внатрешниот прстен на ингвиналниот канал, Хеселбаховиот триаголник и параваскуларниот простор на артерија и вена феморалис). Се фиксира на неколку точки со посебни такери (ресорптивни или нересорптивни) за Куперовиот лигамент и внатрешните абдоминални мускули.
- Интраабдоминалниот притисок, ја потиска протезата, поставена преперитонеално кон абдоминалниот ѕид овозможувајки побрзо враснување и поголема држечка сила на истата, за разлика од протезата поставена од предната страна на задниод ѕид која протисокот ја избуткува кон надвор а во позиција оставува благодарејки на поставените шевови.
Во споредба помеѓу отворена и лапароскопска поправка докажана е предноста на лапараскоската поправка во однос на:
- Намалена постоперативна болка, непосредно и по повеќе години од операцијата
- Намалена употреба на наркотици за намалување на болката
- Порано враќање на работа и активен спортски живот
- Намалени вкупни трошоци на лекување, како резултат на намалено отсуство од работа и побрзото враќање на целосните активности
Како воочени слабости/недостатоци на лапараскопската поправка се :
- Зголемени трошоци (итраоперативно)
- Подолготрајна хируршка работа
- Потребен е подолг период (крива) на учење
- Повисоки стапки на повторување (рецидиви) и компликации на почетокот на искуството на хирургот
Во споредба помеѓу резултатите на експерти за отворена и лапароскопска поправка не е утврдена разлика во однос на повторување (рецидиви) и компликации, односно и со двете методи се постигнува очекуваната цел, повторување (рецидив) помеѓу еден и два отсто и инфекција ≤1%. Како експерти се сметаат хирурзите кои направиле најмалку 60 отворени поправки односно хирурзи кои направиле најмалку 100 лапароскопски поправки.
Индикациите за лапароскопска поправка се еднакви како за отворената, односно секоја симптоматска препонска хернија треба да се оперира ако состојбата на пациентот дозволува безбедна анестезија и операција.
Сепак, по скоро три децении на употреба на лапароскопската поправка и резултатите од многуте рандомизирани проспективни студии се определени состојби каде предност се дава на лапароскопската поправка и тоа:
- Поправка на феморална хернија, посебно поради истовремено присуство на ингвинална хернија или опасност од појава на истата
- Еднострана ингвинална хернија кај жени, (зголемена опасност од превид на придружна феморална хернија при отворена поправка)
- Еднострана рецидивна хернија од предходна отворена поправка
- Билатерална хернија ,поради минимална траума и ист пристап (три трокари) за двете страни
Општи контраиндикации за лапароскопска поправка се паралелни со отворените поправки. Самата поправка на препонските хернии нема апсолутни контраиндикации, но како и за било која друга елективна хируршка процедура, состојбата на пациентот, од медицинска гледна точка мора да биде оптимизирана.
Релативните контраиндикации специфични за лапароскопскиот пристап вклучуваат:
- инфра умбиликална медијана лапаротомија за ТЕР
- претходна преперитонеална хируршка интеревеција (на пример, простатектомија, ТЕР за спротивната страна)
- големи комплекси ингвиноскротални хернии
- неможност да се толерира општа анестезија или истата е со висок ризик
- тешко контролирани коагулопатии