Проф.д-р Румен Пандев е роден на 11 мај 1963 година, во Банско, Република Бугарија, женет е и има две деца. Негова специјалност е “Еднокрината хирургија” според критериумите на Европскиот Борд за хирургија(положен испит во 2008 година). Зборува германски, англиски и руски јазик. Професор е по хирургија на Медицинскиот Универзитет во Софија-Република Бугарија. Во 1996 година е основач и секретар на Фондацијата “Ендокрини тумори” со цел изградба на клиника за Ендокрина хирургија. Во 2003 година заедно со 41-еден ендокрин хирург од 17 држави од Европа ја создаваат Европската асоцијација за ендокрина хирургија (European Society of Endocrine Surgeons(ESES). Во мај 2010 – Виена – На редовниот годишен конгрес на Европската асоцијација на ендокрини хирурзи, д-р Пандев е избран за:
– Претседател на Советот на национални делегати и член на Извршното биро.
До 2023 година на најразлични форуми биле презентирани вкупно негови 147 научни извештаи, од кои 98 на меѓународни конгреси. Од Од 2012 година, го стартува првиот за Европа научен бугарско-јапонски проект за активно следење на пациенти со низок ризик ПАПИЛАРЕН КАРЦИНОМ НА ТИРОИДНАТА КАРЦИНОМ без хируршки третман – „АКТИВЕН НАДЗОР ЗА ПАЦИЕНТИ СО НИКОР РИЗИК ПАПИЛАРЕН РАК НА ТИРОИДА БЕЗ ОПИРАЊЕ“.

Резултатите се претставени на престижни научни форуми во Јапонија, Германија, Грција, Романија, Австрија. Член е на многу одбори на светско ниво поврзани со ендокрината хирургија. Негова специјалност се туморите на паратироидните жлезди и тироидните карциноми. Во досегашната богата кариера има прегледано преку 1000 пациенти од Македонија, и има оперирано 243 пациенти со паратироидна и тироидна патологија од нашата земја.
Уредник и новинар:Оливер Ромевски
ПАНАЦЕА: Почитуван професоре што е заболување на паратироидната жлезда, како може да се дијагностицира и кој е третманот?
Проф.д-р Румен Пандев:
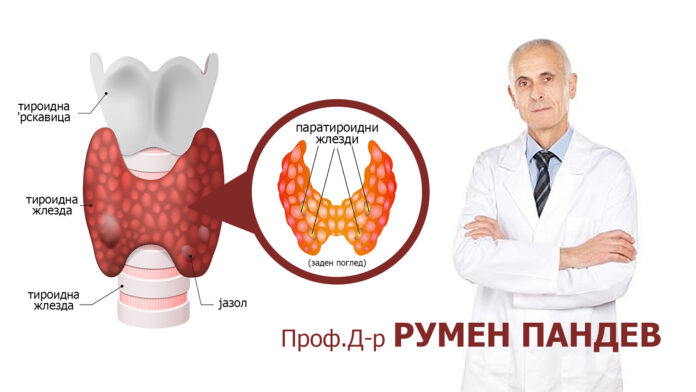
Овие жлезди најчесто се 4 на број и се наоѓаат во вратот на задната површина на тироидната жлезда. Тоа е локација зад душникот и хранопроводникот е забележана кај 15-25% од пациентите. Ретростернална локација (во градниот кош-горниот медијастинум) на една од паратироидните жлезди се јавува во 10-20% од случаите. Овие жлезди ја регулираат концентрацијата на калциум во телото преку синтеза на Паратхормон (полипептид направен од 84 амино киселини).
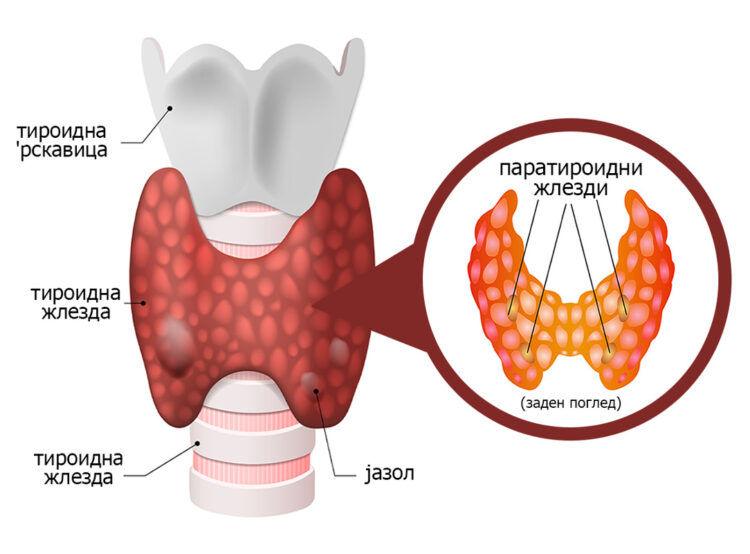
Неговата синтеза се регулира со концентрацијата на јонизиран калциум (Ca++) во крвта. Главниот физиолошки ефект на паратхормонот е да ја зголеми концентрацијата на калциум во плазмата. Тоа се прави преку следните механизми: зголемена ресорпција на калциум во цревниот тракт, ослободување на калциум од коските, зголемена реапсорпција на калциум во бубрезите.
Паратироидниот хормон го зголемува излачувањето на фосфор во урината, а со тоа го намалува нивото на серумскиот фосфор.
Хиперпаратироидизмот е болест предизвикана од прекумерно лачење на паратироиден хормон, што доведува до високи нивоа на калциум во крвта. Болеста се манифестира како – примарна, секундарна и терцијарна форма!
Примарен хиперпаратироидизам
Инциденцата на оваа болест во светот е намалена во текот на изминатата деценија.
Се претпоставува дека тоа се должи на ограничувањето на употребата на јонизирачко зрачење и превенција со витамин Д.
Болеста главно се развива по 45-годишна возраст, а жените заболуваат двапати почесто од мажите.
Кај оваа болест, причина за хиперпродукција на паратироиден хормон најчесто е аденом на една (80%) или неколку (20%) паратироидни жлезди.
Предуслов за појава на таков аденом е промена на чувствителноста на калциумовите рецептори на паратироидните клетки. Фактор на ризик е јонизирачко зрачење или генетски промени.
Поплаките на пациентите се поврзани со зголемена концентрација на калциум во крвта и деминерализација на коските.
Пациентите често имаат неспецифични поплаки – губење на апетит, гадење, запек, зголемена жед, често мокрење.
Кај многу пациенти се забележани невропсихолошки симптоми: летаргија, депресии, психози, деменција, зголемена раздразливост.
Со симптоми од коскениот систем – се забележуваат болки во коските, остеопороза, развој на коскени цисти (Braun Tumors), патолошки фрактури на коските, деформации и израмнување на ‘рбетните пршлени.
Со симптоми од бубрежниот систем – билатерални бубрежни камења!
Во случај на симптоми од дигестивниот систем, најчесто се забележува чир на желудник – дуоденум или напад на панкреатитис!

Дијагноза
Многу пациенти со примарен хиперпаратироидизам случајно имаат зголемено ниво на калциум во крвта. Соодветно е да се наведе во анамнезата дали пациентот не зема лекови кои содржат литиум.
Исто така потребно е да се испита – Паратхормон, Витамин Д, Фосфор и Јонизиран калциум, креатинин
Дијагностиката за локализација вклучува – – Ултразвук на вратот или испитување со радиоизотоп (Tc MIBI скенирање)
Третманот на примарниот хиперпаратироидизам е хируршки.
Првиот опериран пациент со оваа болест во светот бил Алберт Јане, а операцијата била извршена во 1924 година во Виена од страна на др. Феликс Мандл.
Долги години златниот стандард во хируршкиот третман е отстранување на зафатената паратироидна жлезда со задолжително интраоперативно испитување на преостанатите три жлезди.
Со подобрување на дијагностиката за предоперативна локализација и воведување на интраоперативно тестирање на паратхормон, можен е нов современ хируршки пристап – минимално инвазивен (безкрвен).

Во овој зафат се продира низ мал засек (2-3 см) во вратот од страната на аденомот на паратироидата. Во зависност од користената оптика за зголемување, методот може да биде отворен (микроскопски очила) или видео-помогнат (видео-ендоскоп), без воведување гас.
За да не се поставуваат лигатури, се користи „уред заснован на енергија“ – Ligashure или Focus.
Задолжителна идентификација и снимање на гласниот нерв. По откривање на паратироиден аденом, тој се отсекува(отстранува). Исто така, мора се процени дали не се работи за болест на неколку паратироидни жлезди, т.е. дали нема друг аденом, важна е интраоперативната динамика на падот на паратхормонот. Операцијата генерално се завршува без да се стави одвод!
ПАНАЦЕА:Дали доколку се открие тироиден карцином треба веднаш да се оперира, како што е случај со повеќето карциноми?
Проф.д-р Румен Пандев:
„НИВОТО НА МЕДИЦИНАТА НЕ СЕ ОДРЕДУВА КОЛКУ ОПЕРАЦИИ СЕ ИЗВРШУВААТ, ТУКУ КОЛКУ ОД НИВ СЕ СПРЕЧЕНИ“
(проф. д-р Теодор Кочер – првиот хирург добитник на Нобеловата цена 1908 година)
Повеќето тироидни карциноми се со низок степен!!
Ова ги објаснува тековните научни трендови на следење наместо операција.
Не е неопходно веднаш да се оперира секој јазол, ние специјалистите мора да одговориме кои се ризиците во јазолот за развој на опасна онколошка болест.
Промените во тироидната жлезда се вообичаени болести. Според една студија на територијата на централноевропските земји Швајцарија, Австрија, Германија, јазли на тироидната жлезда биле случајно откриени кај речиси 49% од испитаните луѓе, што е помеѓу 30 и 50 милиони луѓе. Бидејќи бројот на оперирани годишно во Германија е околу 100-110 илјади луѓе.
Проф.д-р Румен Пандев: Главното прашање е што ќе постигне операцијата. Операцијата не треба да се користи за дијагноза!
Немаме право пациентите да ги претвораме во клиенти, а болниците во болнички претпријатија.
Во Бугарија има 420 болници, што сите знаеме дека е многукратно повеќе од потребното.
Повеќето карциноми на тироидната жлезда се со низок степен.
Овие карциноми се поагресивни кај постарите пациенти (>46 години) и кај мажите!
Анапластичните карциноми се агресивни и крајно опасни, но имаат зачестеност од 1-2% и најчесто се појавуваат кај лица над 60-65 години.
Медуларниот карцином е исто така опасен, но е редок по фреквенција, само 2-3% од карциноми на тироидната жлезда. Науката веќе има доволно системи за контрола. На пример, тестот за калцитонин (хормон кој се лачи од парафоликуларните клетки во тироидната жлезда) чини 15 евра, но ако неговите вредности се нормални (< 10 pg/ml), не може да станува збор за медуларен карцином.
На научна дискусија во септември 2014 година во Измир организирана од Европската школа за онкологија на тема „Модерна дијагностичка и терапевтска стратегија за карцином на тироидната жлезда“, специјалистите споделија дека радиоактивното зрачење по експлозијата во Фукушима било посилно отколку во Чернобил (што ме изненади сосема малку), а неговите последици допрва доаѓаат.
Претпоставката за следење наместо операција произлегува од студијата што е направена од 1993 година во Јапонија од страна на тим предводен од проф. Ито. До 2004 година беа опфатени 1.395 пациенти, а сега веќе има над 3.500 со докажани папиларни карциноми на тироидната жлезда. Овие пациенти биле следени повеќе од 10 години. БУГАРСКО-ЈАПОНСКИОТ ПРОЕКТ ЗАПОЧНА ПО 2012 ГОДИНА И ДОСЕГА, над 230 пациенти со низок ризичен ПАПИЛАРЕН КАРЦИНОМ НА ТИРОИДА се следат без хируршки третман – „АКТИВЕН НАДЗОР НА ПАПИЛАРЕН ТИРОИДЕН КАРЦИРОТ со низок ризик“.

Резултатите се претставени на голем број престижни научни форуми во Јапонија, Германија, Грција, Романија, а во ноември 2023 година ќе ги претставиме резултатите од студијата на годишниот конгрес на Германското здружение на ендокрини хирурзи (CAEK) во Виена. Австрија.
Проф.д-р Румен Пандев: Беше откриено дека сите тумори под 8 mm не покажуваат динамика, а пациентите водат нормален живот.
Тоа е затоа што, во најголем дел, овие тумори се „низок ризик“ и не покажуваат развој во текот на животот на една личност. Во сегашната фаза на развој на науката знаеме дека микропапиларните карциноми, особено кај женскиот пол, не се опасни и само мал процент од нив /носители на одредени мутации „БРАФ мутации“ се изложени на ризик од агресивен развој/.
Опсежната обдукција во голем број центри во САД и ЕУ пред 15-20 години покажа дека скоро 30-50% од луѓето кои починале од друга болест имале микро-папиларни карциноми во тироидната жлезда што не довело до состојба на болест. На иницијатива на проф.д-р. Курт Шмит (Есен, Германија) се изврши патохистолошка ретроспективна анализа на тироидни препарати од пациенти оперирани од бенигни заболувања на тироидната жлезда во последните 10 години. Резултатите покажуваат дека кај 70-80% од тироидните жлезди се пронајдени пикрофокуси од 1-3 мм папиларни карциноми кои немале и немаат клиничко значење за животот на пациентите.
Проф.д-р Румен Пандев: Последните години „папиларниот карцином“ е единствениот што е зголемен за 85%, но неговата смртност е намалена.
Впрочем, таа „се зголемува“ поради поголемите можности што ги нуди ехографската и цитолошката дијагностика.
Затоа се појави трендот – следење наместо операција. Микропапиларниот карцином е со мала агресивност и веројатноста за смрт од него е релативно мала – прогностички фактори се возраста, полот, големината на туморот.
„Во 2000 година направивме студија за да видиме дали има зголемување на овој карцином поради Чернобил“.Го претставивме во Дизелдорф пред Германското здружение за ендокрина хирургија. Воведовме 12 деца оперирани пред несреќата во Чернобил наспроти 46 деца оперирани по неа. Според германските колеги, дијагностициравме повеќе деца бидејќи повеќе родители од страв поради несреќата се сетиле да ги однесат на ултразвучен преглед. Односно, зголемувањето се должи на повеќе дијагностика, а не поради реално зголемување на случаите“.
Ризикот од микро-папиларен карцином е мал, а тоа е наведено во упатството за карцином на тироидната жлезда на Американското здружение на тироидната жлезда од 3 ноември 2014 година.
Важно е да се исклучи можноста пациентите да имаат малигнен карцином или напреднат папиларен карцином.
Од друга страна, напредните фази на карциномот на тироидната жлезда, особено кај мажите, бараат долги и тешки хируршки интервенции, бидејќи често е неопходно да се отстранат лимфните јазли погодени од процесот на рак од вратот и горниот медијастинум без да се оштетат виталните важни органи лоцирани. таму нерви, садови, хранопроводник. Сите витално важни садови и нерви минуваат низ вратот, а работните простори се доста ограничени.
Ова бара максимална прецизност и минимизирани погрешни чекори, т.е. Прецизност наместо брзина. Една таква интервенција трае од 4 до 9 часа и гарантира контрола дури и на напреден онколошки процес кај пациентот.
Не треба веднаш да се оперира секој тироиден јазол, нагласува професорката. Мора да ја отстраниме потенцијалната опасност од развој на онколошки процес, но без да предизвикаме компликации – т.е. да влијаеме на паратироидните жлезди или гласниот нерв за време на операцијата.
Ваквиот пациент скапо го чини осигурителниот систем и општеството затоа што извесно време не може да работи, предупредува проф.Пандев. Во Германија, на пример, пациент со трајно губење на гласот поради оштетување на нервите го чини осигурителниот систем 40 илјади евра, додека кај нас не се знае колку чини таков пациент. Придобивката за пациентот е тоа што тој е олеснет кога знае дека јазолот е отстранет од тироидната жлезда. Но, ако овој јазол е бениген, како што често се случува – навистина нема друга корист.
Земањето хормони постоперативно е неопходно во повеќето случаи и важно е правилно да се дозираат. Не дебелеат, но доколку не се дозираат правилно, апетитот ви се зголемува.
Панацеа:Дали има разлика помеѓу здравството на балканските држави(Бугарија од каде вие доаѓате) и европското?!
Проф.д-р Румен Пандев:
Лудоста на нашиот систем е што постоењето на болница се одредува од тоа колку операции се направени. Колку долго беа, каква надлежност им беше ставена, колку пати се работеше повторно и повторно на системот не му е грижа. Само треба да се произведе здравствен производ, вели тој.- А кај нас производот е евтин – државата за таква операција на болницата и плаќа 450-650 евра, додека Универзитетските болници во Западна Европа добиваат по 1300 евра дневно за трпелив. И овие пари не се за плати на лекарите. Ова овозможува производот во Европа да биде високотехнолошки и да применува современи методи – на пр. Интраоперативно следење на гласните нерви, молекуларна генетска анализа, туморски маркери итн.
Кога кај нас се прават 5 непотребни операции, се трошат пари колку за една молекуларно-генетска анализа. Но, како да ги намалиме масовните приеми во болница кога имаме толку многу болнички структури – на пример, во Бугарија имаме 32 универзитетски болници. Во Австрија тие се 3, во Германија – 34, во Швајцарија – 5, во Холандија – 8.
Најчестите карциноми се папиларните карциноми – тие сочинуваат 80% од сите карциноми на тироидната жлезда.
Папиларниот карцином најчесто метастазира во цервикалните лимфни јазли. Пациентот може да почувствува грутка во пределот на вратот без никакви други поплаки. Ако се направи биопсија, патолозите ќе видат цитолошки знаци на рак. Доколку пациентот пријави промена на гласот, ако е машко или над 46 години, соодветно е да се разјасни природата на јазолот, советува хирургот. Втората група на ризични пациенти кои треба да се испитаат се луѓе со зголемени лимфни јазли на вратот. Причината може да биде карцином на тироидната жлезда, хематолошка болест или карцином на желудникот, белите дробови, што бара расчистување на проблемот.
Фоликуларните карциноми се поопасни бидејќи даваат и далечни метастази – најчесто во белите дробови, во коските. Она што треба да го знаеме за нив е дека речиси и да нема фоликуларни карциноми со големина помала од 20 mm. Повеќето фоликуларни карциноми се поголеми од 30-35 mm.
Во мултицентрична ретроспективна студија, немаше повеќе од 10 фоликуларни карциноми со големина помала од 20 mm во популација од 400 милиони во Европа.
Медуларниот карцином е редок, но релативно опасен. Како и кај 20% наследно, се јавува и кај млади луѓе. Операцијата е метод на избор за овој тип на карцином и операцијата е задолжителна!!
Во 1993 година, причината за нејзиното појавување беше пронајдена во САД – мутација на прото-онкогенот ПЕТ одговорен за медуларен карцином, и беше докажано што точно се менува за да го предизвика. По ова откритие, на секој пациент со медуларен карцином му била тестирана крвта и ја барала оваа мутација. Ако се открива, се испитува целото семејство на пациентот. Ретко е – 3-5% од сите карциноми. Кај нас има две семејства со наследниот облик на овој карцином. Првата профилактичка тироидектомија е направена на 13.03.2008 година во Владината болница „Лозенец“-Софија, од страна на д-р Бруно Нидерле од Виена и мене (доц.д-р Румен Пандев)
Детето – Р.П. (родено на 18.03.2001 г.) е носител на „високо ризична“ мутација во Егзон 10, кодон 609 и мораше да се оперира најдоцна до 10-тата година од животот, бидејќи можеше да развие медуларен карцином на тироидната жлезда.
Детето припаѓаше на семејство со наследна варијанта на медуларен карцином на тироидната жлезда.
Таткото – В.П. и бабата – Ф.П. ги оперирав овде во Бугарија, соодветно во 2003 и 2007 година.
ПАНАЦЕА:Што се случува кога ќе се најде јазол на тироидната жлезда како прв показател?!
Проф.д-р Румен Пандев:
Ако се најде јазол и се смета дека не е изложен на ризик, соодветно е следење на 6 или 12 месеци.
Кај карциномите обично нема поплаки, тие се откриваат случајно. Со исклучок на медуларни или анапластични карциноми, кои се јавуваат кај постарите лица, другите форми имаат бавна динамика. Можно е со години да се остане во неподвижна состојба и луѓето да не чувствуваат ништо. Ако се најде јазол, тој треба да се следи на 6 или 12 месеци. Ако расте, треба да се направи биопсија и хистолошки да се испита. Има пациенти кои со години немаат операција и се во одлична состојба. Во Бугарија има над 90 жени кои се породиле по операција и радиојод-третман на карцином на тироидната жлезда. 3 до 5% од луѓето може да имаат микрокарцином, но умираат од друга болест. Наједноставниот начин да се избегне операција е да се следи туморот. Дали ќе се отстрани целата тироидна жлезда зависи од типот на карциномот, неговата големина, возраста, полот на пациентот, бидејќи машкиот пол и возраста над 46 години се неповолни прогностички маркери.
Операцијата е во еден ден, а пациентот заминува веќе следниот ден
За да заштедиме пари за долги и сложени хируршки интервенции во лекувањето на онколошки заболувања во понапредни фази, мора да ги минимизираме непотребните и неиндицирани операции!
ПАНАЦЕА:
Професоре Ви благодариме на исцрпното интервју!
Проф.д-р Румен Пандев:
Ви благодарам и Вас за поканата. Секогаш сум тука за моите пријатели и пациенти од Македонија.
ЗАБЕЛЕШКА:
Проф. Пандев е меѓу светските имиња во својата професионална област. Во 2005-та година го добил папскиот благослов од Неговата светост Папата Бенедикт Шенаесети.
Неговата Светост Папата Бенедикт Шеснаесетти му дава искрен и срдечен папски благослов на д-р Румен Пандев и преку молитва до Богородица повикува на изобилство Божја милост.“ Вакво признание пред неколку дена го доби доц.Румен Пандев, поглавар на еднодневното одделение за хирургија на одделот за ендокрина хирургија во Универзитетската болница „Квин Џоана“ – ИСУЛ. „Курир ми донесе цилиндрична кутија со печат на Ватикан. Ме најде во болница во Пловдив, каде штотуку завршив голема операција. Не само лекарите, туку и на целата наша земја и требаат Божји благослови“, вели д-р Пандев.
Во 2005 година се консултирал со 25-годишна пациентка која била оперирана во Пловдив од медуларен карцином на тироидната жлезда. За време на хируршката интервенција, на Ивајло му бил оштетен гласниот нерв. Спротивно на европските стандарди, по операцијата е озрачен вратот, што го отежнува реоперативниот третман. За младиот човек се грижи д-р Пандев. Наредува генска карактеризација на болеста во Виена.

Во 2006 година беа откриени високи нивоа на туморскиот маркер калцитонин. Демонстрирани се повеќекратни расејувања во лимфните јазли на вратот. И покрај опасноста, во декември 2006 година, д-р Пандев изврши успешна 6-часовна операција на Ивајло и неговата состојба беше стабилизирана. Тој е вклучен во онколошка група за меѓународен мониторинг, создадена на иницијатива на ендокриниот хирург, така што проблематичните бугарски пациенти можат периодично да се консултираат со специјалисти кои доаѓаат однадвор. На почетокот на 2010 година, во Ивајло повторно се појавија одвлекување на вниманието. „Најдов голема метастаза со димензии 5х6 см, залепена за хранопроводот и главните крвни садови и секоја интервенција таму е крајно ризична. Во мај, за време на состанокот на Европската ендокрина асоцијација во Виена, разговарав за состојбата на пациентот со тројца од водечки светски професори, а ние решивме – нова операција.
Туморот е изваден преку вратот без отворање на градниот кош, вели д-р Пандев. Подоцна дознал дека сестрата на момчето работела во секретаријатот на Ватикан. Здравствениот проблем на нејзиниот брат таа го сподели со проф. Белантоне, шеф на Клиниката за ендокрина хирургија во Католичката универзитетска болница во Рим. Професорот ги погледнал резултатите и извикал: „Госпоѓо, хирурзите кои можат да го отстранат овој тумор низ вратот без да ги отворат градите, може да се избројат на прстите на моите две раце. За ваша среќа, еден од нив живее во Бугарија. Со вонредниот професор Пандев се познавам од 2003 г., ви честитам за сработеното“. Сестрата раскажа за научните и хуманитарните активности на бугарскиот доктор на архиепископот Феликс ад Бланко Прието – претседател на папската администрација.
ПАНАЦЕА.МК